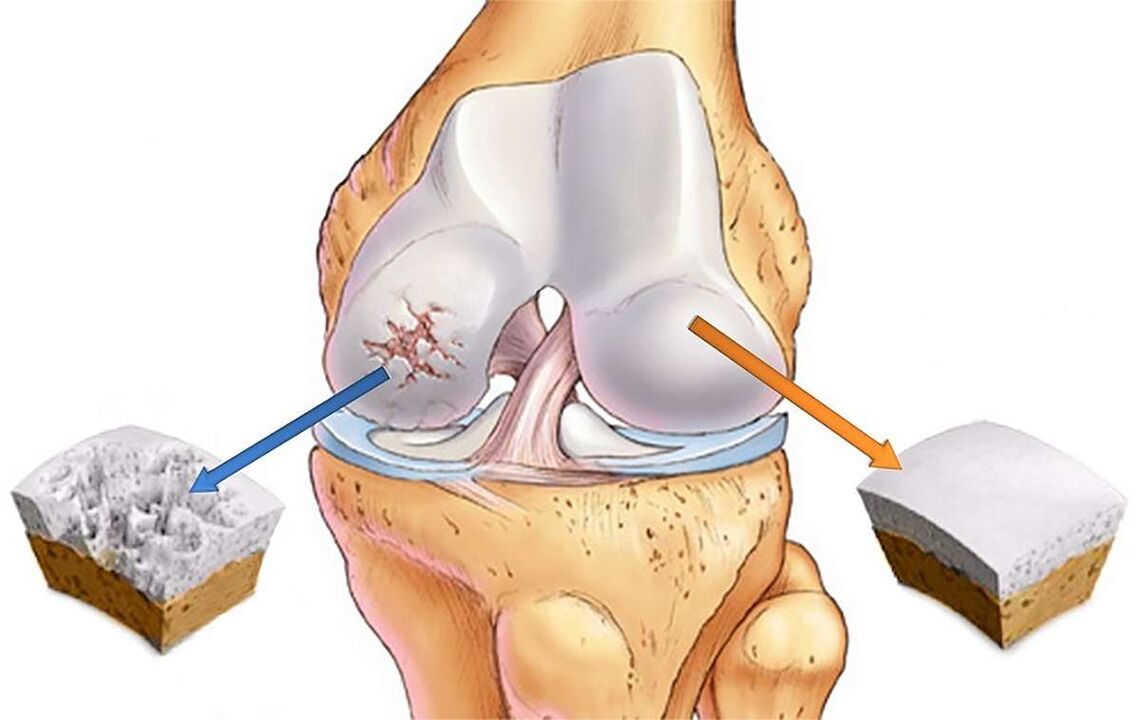
Artroza articulației genunchiului este înțeleasă ca o scădere a performanței cartilajului datorită curburii și distrugerii acestuia. Alți termeni sunt folosiți pentru a se referi la această boală -
Specificul bolii
Osteoartrita genunchiului se dezvoltă de obicei într-o manieră progresivă. De regulă, apare la femei și la persoanele în vârstă care sunt supraponderale sau au defecte ale venelor. Boala poate apărea pe unul sau ambii genunchi simultan.
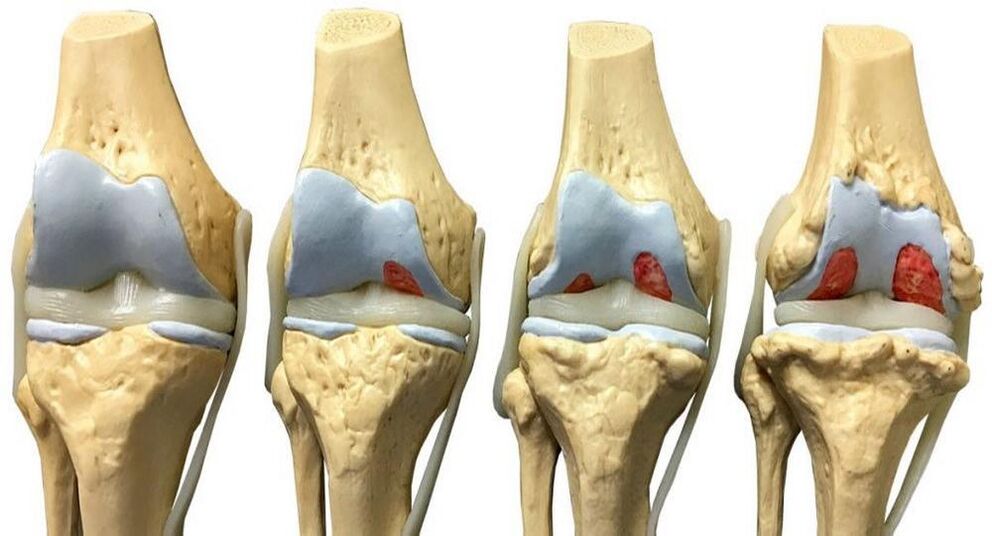
Principalele etape de dezvoltare a artrozei pe genunchi:
- Iniţială. Există o scădere a parametrilor de depreciere ai articulației din cauza frecării reciproce a cartilajului și o creștere a rugozității acestora. Uneori se observă formarea de fisuri.
- Al doilea. În această etapă, osul începe să se acopere cu excrescențe (osteofite). Pe suprafața interioară a pungii articulare, curbura este fixată, se observă rigiditate în activitatea membrului. Ca urmare, articulația genunchiului își reduce treptat funcționalitatea. Datorită scăderii grosimii căptușelii intercartilaginoase, se observă o reducere a distanței dintre tibie și femur.
- Al treilea. Dacă nu se face nimic, durerea în zona genunchiului devine permanentă din cauza leziunilor ireversibile ale țesutului cartilajului. Pacientul în acest stadiu nu se mai poate mișca normal.
Primele simptome ale artrozei articulației genunchiului sunt un motiv suficient pentru a consulta un specialist. În caz contrar, există un pericol real de a deveni handicapat.
De ce apare artroza
Principalele cauze ale dezvoltării artrozei articulației genunchiului:
- tendință ereditară;
- imobilitatea temporară a articulației genunchiului ca urmare a unei răni;
- îndepărtarea chirurgicală a meniscului;
- activitate fizică ridicată, hipotermie constantă;
- obezitate, probleme cu excesul de greutate;
- perturbarea ligamentelor (slăbirea lor);
- alte boli ale articulațiilor (artrita, umflături, diferite inflamații);
- eșecuri ale metabolismului normal, deficiență de calciu în organism;
- picioare plate (defecțiunea centrului de greutate crește presiunea asupra articulației);
- stres, oboseală generală, lipsă de somn.
Simptome
Semne ale prezenței probabile a osteoartritei genunchiului:
- Durere în articulația genunchiului. Durerea apare brusc, pe fondul efortului fizic. În prima etapă, vorbim despre lumbago aproape imperceptibil, ulterior boala devine mai gravă.
- Încălcarea vizuală a formei genunchiului. Se întâmplă în etapele ulterioare.
- Acumulare de lichid, chist Baker. Acestea sunt sigilii tangibile în regiunea posterioară a articulației genunchiului.
- Apariția unei crize de cartilaj, pe fondul unei dureri ascuțite. Aceasta indică a doua sau a treia etapă a gonartrozei.
- Inflamația regiunii interioare a pungii articulare. Se manifestă prin edem și o creștere a cartilajului.
- Rigiditatea genunchiului din cauza durerii severe, până la imobilizarea completă. Acest lucru se întâmplă în stadiile avansate ale bolii.
Tratament
Tratamentul eficient al artrozei articulației genunchiului este posibil numai prin utilizarea unei abordări integrate. Medicina modernă nu poate oferi încă un medicament specific care să poată elimina această tulburare. Succesul procedurilor de tratament depinde de oportunitatea detectării problemei, ceea ce vă permite să începeți lupta împotriva gonartrozei în stadiile incipiente.
Începând tratamentul, specialistul urmărește mai multe obiective:
- reduce pe cât posibil simptomele durerii;
- pentru a relua fluxul normal de nutrienți către articulație;
- crește intensitatea circulației sângelui în zona genunchiului;
- restabilirea funcționalității mușchilor de susținere din zona cu probleme;
- faceți genunchiul cât mai mobil;
- extinde spațiul dintre oasele conectate.
Algoritmul exact de tratament este determinat individual. Distingeți între tehnicile conservatoare și cele chirurgicale.
metoda conservatoare
Această abordare este utilizată în stadiile incipiente ale debutului bolii și este utilizarea diferitelor medicamente și exerciții terapeutice.
Analgezice, antiinflamatoare
Pentru a elimina sau reduce durerea în articulația genunchiului, medicul prescrie de obicei utilizarea de medicamente antiinflamatoare nesteroidiene. În farmacii, acestea sunt reprezentate de tablete, unguente și injecții. Gelurile, unguentele și plasturii de încălzire și anestezice demonstrează o eficacitate bună pentru ameliorarea durerii.
Un rezultat pozitiv în acest caz este de obicei obținut în 3-4 zile. Trebuie înțeles că aceste medicamente nu elimină boala, ci doar reduc durerea. Se recomandă să luați analgezice numai la sfatul unui specialist și numai atunci când remediați durerile insuportabile. Cert este că AINS provoacă apariția diferitelor reacții adverse (în special tractul gastro-intestinal suferă).
Medicamente hormonale
În unele cazuri, pentru a calma durerea în osteoartrita genunchiului, medicul poate prescrie injecții cu hormoni. Această abordare este utilizată atunci când eficacitatea AINS este slabă pe fondul unei boli progresive.
Hormonii sunt prescriși pentru o perioadă scurtă (1-10 zile) în timpul exacerbărilor artrozei și acumulării de lichid în articulația genunchiului.
Condroprotectoare
Pentru a restabili și a hrăni stratul cartilaginos la începutul dezvoltării bolii, așa-numita. condroprotectori (glucozamină, sulfat de condroitin). Glucozamina începe procesul de regenerare a cartilajului, corectează metabolismul, blochează procesele distructive. Sulfatul de condroitină dezarmează enzimele periculoase, crește cantitatea de colagen (această proteină hrănește cartilajul cu umiditate). Potrivit medicilor de frunte, aceste medicamente demonstrează în prezent cel mai mare efect pozitiv în tratamentul gonartrozei.
În cazuri deosebit de critice, când țesutul cartilajului a suferit anomalii grave, condroprotectorii sunt ineficienți. Când prescrie glucozamină și sulfat de condroină, medicul indică doze zilnice specifice. Doar o abordare sistematică a luării acestor medicamente oferă șansa de a obține rezultate pozitive. La vânzare sunt reprezentate de tablete, capsule, injecții, geluri.
Vasodilatatoare
Pentru a elimina spasmele sistemului vascular, a optimiza fluxul sanguin și metabolismul în zona genunchiului, medicul prescrie fonduri pentru vasodilatație. De regulă, ele sunt prescrise în combinație cu condroprotectori. Dacă, pe fondul artrozei, lichidul din genunchi nu este colectat, este permisă frecarea articulației cu un unguent de încălzire și participarea la ședințe de masaj terapeutic.
Acid hialuronic
În compoziția sa chimică, această substanță este foarte aproape de lichidul intraarticular. După ce este introdus în articulație, acidul generează o peliculă care protejează cartilajul de frecarea reciprocă. Este permisă utilizarea medicamentului după încetarea exacerbării.
Exercițiu terapeutic
Pentru osteoartrita genunchiului,recurge la terapie cu exerciții fizice, dar numai sub strictă supraveghere a medicului curant sau a unui antrenor cu experiență. Automedicația este strict interzisă, având în vedere riscurile enorme ale oricăror mișcări și încărcări neglijente. Utilizarea corectă a exercițiilor de fizioterapie ajută la menținerea articulației în stare de funcționare, elimină spasmele musculare și ameliorează simptomele neplăcute. Este strict interzisă antrenarea în exerciții de fizioterapie în timpul exacerbărilor sau în condiții necorespunzătoare.
Fizioterapie
Aplicând corect tehnicile de fizioterapie, puteți reduce semnificativ durerea în zona genunchiului, puteți ameliora inflamația și puteți îmbunătăți fluxul de nutrienți către țesutul articular. Înainte de a prescrie fizioterapie, medicul ortoped efectuează un diagnostic detaliat al zonei cu probleme, prescrie teste generale și speciale, trimite o ecografie sau o radiografie. Această abordare vă permite să faceți o imagine reală a problemei și să selectați cele mai bune metode.
Următoarele tipuri de fizioterapie au un efect analgezic bun:
- iradiere UV. Datorită expunerii la razele ultraviolete, există o scădere a sensibilității terminațiilor nervoase și o scădere a durerii. De regulă, este prescris în etapele ulterioare ale bolii. Durata standard a tratamentului este de 7-8 sedinte.
- Magnetoterapia locală. Îmbunătățește starea generală de sănătate a pacientului prin reducerea durerii, inflamațiilor, spasmelor musculare. Magnetoterapia este de obicei prescrisă la prima fixare a simptomelor de artroză a genunchiului. Numărul standard de proceduri este de 20-25 de ședințe a câte 30 de minute fiecare.
- Terapie cu laser infrarosu, aparate UHF, SMW, ultrasunete, bai terapeutice etc.
Dacă boala a trecut în stadiul de modificări distrofice și deformante, medicul recomandă tratament sanitar-stațiune. O listă specifică de proceduri este întocmită după un studiu atent al istoricului pacientului.

Interventie chirurgicala
Această abordare, cu o implementare adecvată, este capabilă să reia parțial sau complet activitatea articulației genunchiului. Formarea algoritmului de intervenție chirurgicală ține cont de nivelul de distrugere a țesutului cartilajului, gradul de inflamație, cantitatea de lichid colectată etc. De regulă, intervenția chirurgicală se practică în stadiile târzii ale gonartrozei. Această abordare implică o înlocuire fragmentară sau completă a articulației afectate cu o endoproteză.
Principalele abordări ale tratamentului chirurgical:
- Artrodeza articulației. În timpul intervenției chirurgicale, chirurgul fixează piciorul în poziția cea mai confortabilă pentru pacient, urmată de imobilizarea articulației genunchiului. Cartilajul defect este complet eliminat. O astfel de abordare radicală este relevantă doar în cazuri extreme.
- Debridarea artroscopică. Este utilizat în a doua etapă de dezvoltare a artrozei genunchiului. Se efectuează o îndepărtare chirurgicală a țesuturilor cartilajului deteriorat, ceea ce vă permite să salvați o persoană de durere timp de câțiva ani (de obicei, timp de 2-3 ani).
- Endoprotetice. În acest caz, articulația genunchiului sau partea sa separată este înlocuită cu un implant din plastic, ceramică sau metal care repetă complet configurația anatomică a articulației naturale. Astăzi, endoproteza este considerată cea mai eficientă modalitate de a reveni la un stil de viață cu drepturi depline unui genunchi care suferă de artroză în următorii 15-20 de ani.
Planificarea și implementarea competentă a tratamentului chirurgical face posibilă îmbunătățirea stării de bine a pacientului și restabilirea mobilității acestuia (parțial sau complet). Totodată, trebuie înțeles că după operație va fi necesară o perioadă lungă de recuperare, frecventarea exercițiilor de fizioterapie, mecanoterapie, regim alimentar etc.
Reabilitare
În medie, perioada de reabilitare după tratamentul chirurgical durează 90 de zile:
Principalele sarcini de reabilitare:
- reluarea capacității pacientului de a se mișca normal;
- optimizarea funcționării mușchilor și articulațiilor;
- crearea unui bloc protector pentru proteză.
Drenajul este îndepărtat la 2-3 zile după operație, după care puteți încerca să mergeți cu grijă. Pentru a calma durerea, medicul prescrie medicamente cu efect de răcire. Micile simptome de durere persistă uneori timp de un an după operație: acest lucru se datorează faptului că proteza are nevoie de timp pentru a se vindeca. Pacienții vârstnici se recuperează mai mult: pentru a-și atenua starea, li se prescriu AINS. În unele situații, medicul curant prescrie agenți hormonali care au un efect pronunțat.
O săptămână mai târziu, pacientul intră în centrul de reabilitare sub îngrijirea unui kinetoterapeut cu experiență. Atunci când se dezvoltă un curs de terapie cu exerciții fizice, se iau în considerare caracteristicile individuale ale corpului. Cursurile se țin în mod regulat (zilnic), cu o creștere treptată a sarcinilor: aceasta protejează împotriva rănilor și a rupturii de țesut.
Perioada după externare
La finalul șederii în centrul de reabilitare, pacientul este externat, oferindu-i recomandări detaliate cu privire la viitorul său stil de viață. Dansul și gimnastica ușoară sunt permise după 6 luni de la data operației. În ceea ce privește sarcinile serioase (alergare în viteză, sărituri, jocuri sportive, genuflexiuni grele), acestea trebuie excluse complet. În caz contrar, proteza va eșua rapid.
Nu ridicați obiecte grele care cântăresc mai mult de 25 kg. În interiorul locuinței, este necesară instalarea balustradelor de susținere: acestea sunt amplasate pe scări, în camera de duș și în baie. Toate piesele de mobilier trebuie să fie complet funcționale (în special scaunele). Acestea și alte măsuri vor maximiza durata de viață a protezei. De asemenea, ar trebui să fii pregătit pentru artroza postoperatorie a articulației genunchiului, care poate dura până la 3 ani.
Prevenirea debutului bolii
Cel mai bun mod de a face față oricărei boli este de a preveni apariția acesteia.
Modalități eficienteprevenirea osteoartritei genunchiului:
- Alimentație adecvată, menținerea unei greutăți normale. Este mai bine să eliminați din alimentație alimentele grase și prăjite, alcoolul, cafeaua etc. . Un nutriționist cu experiență vă poate oferi sfaturi detaliate în acest sens.
- Fiți atenți când faceți sport. Este de dorit să se reducă cât mai mult posibil sarcina asupra articulațiilor.
- Fiți atenți la orice boli (în special cele infecțioase), tratați-le corect și evitați stadiile cronice.
- Urmăriți-vă postura, nu fi neglijent cu privire la bolile oaselor și ale coloanei vertebrale.
- Includeți activitate fizică blândă în rutina zilnică (mersul cu bicicleta, înot, mersul pe jos, exerciții de întărire a articulațiilor).
- Evitați orice opțiune de auto-tratament pentru artrita genunchiului. La primele simptome ale bolii, trebuie să contactați imediat clinica.
- Du-te un stil de viață calm, fără stres și lipsă de somn.
- Luați măsuri pentru întărirea imunității (întărire, luare de vitamine).
- Îmbrăcați-vă cu căldură în sezonul rece.
Aplicând principiile unui stil de viață sănătos în viața ta și căutând ajutor medical în timp util, poți minimiza riscurile de apariție a artrozei articulațiilor genunchiului. Atunci când alegeți o clinică, trebuie acordată preferință centrelor de tratament dovedite, echipate cu echipamente moderne.



















